« Nous sommes à un point de bascule ». À elle seule, cette déclaration de Thomas Fatôme, directeur général de la Caisse nationale d’assurance maladie française, illustre l’ampleur des tensions qui pèsent sur les systèmes de santé européens. Un constat partagé par Maxime Sbaihi, économiste et spécialiste des dynamiques démographiques, qui soulignait lors de la première édition du forum économique « It’s the Economy, stupid ! » de la Chambre de Commerce que « le retournement démographique à l’œuvre n’est pas encore considéré à sa juste valeur dans la catégorie des grandes révolutions actuelles ».
Le constat n’a rien d’anodin : depuis plusieurs années, les alertes se multiplient, en particulier dans les cercles économiques et institutionnels. En cause, la transition démographique, caractérisée par l’allongement de l’espérance de vie et le recul de la natalité. Cette « marée silencieuse », selon l’expression de Maxime Sbaihi, exerce une pression croissante sur les finances publiques des économies avancées et peint un tableau morose, tant pour le financement des systèmes de pension que pour celui des systèmes de sécurités sociales.
Les effets sont déjà visibles dans de nombreux pays : le coût des soins augmente sous l’effet du vieillissement de la population, davantage exposée aux maladies chroniques et nécessitant des prises en charge plus longues et plus coûteuses. Parallèlement, les systèmes de sécurité sociale voient leurs déficits se creuser, alors que les taux d’endettements des États sont élevés et que la base de cotisants, qui progresse encore lentement, tend à se contracter. On comprend dès lors que le financement des systèmes de santé, largement fondé sur la solidarité intergénérationnelle, s’impose comme un défi majeur des prochaines décennies.
Dans ce contexte, le Luxembourg semble, à première vue, relativement préservé. Le Grand-Duché affiche une dette publique d’environ 27,5% du PIB en 2025 et une population résidente relativement jeune, avec un âge médian de 39,7 ans, inférieur à celui de ses voisins européens (42,5 ans en France, 42 ans en Belgique et 45,5 ans en Allemagne).
Mais cette situation ne doit pas masquer la tendance de fond. L’espérance de vie au Luxembourg dépasse la moyenne européenne, atteignant 83,4 ans, et continue de progresser (+1,1 an en dix ans). Derrière ce constat se profile une transformation structurelle : la population vieillit. Entre 2011 et 2021, le nombre de personnes âgées de 65 ans et plus a ainsi augmenté de 32%, tandis que celui des 85 ans et plus a bondi de 53,5%. Le vieillissement est donc également à l’œuvre au Grand-Duché et se traduit déjà par une hausse progressive, mais significative, des dépenses de sécurité sociale, dans un contexte où la croissance économique ralentit et où le déficit public se creuse depuis plusieurs années.
Les enjeux du vieillissement
Cette situation fait émerger deux enjeux étroitement liés. D’une part, l’enjeu des recettes, et donc du financement, lié à l’érosion progressive de la base de cotisants. D’autre part, l’enjeu des dépenses : comme l’illustre le graphique ci-dessous, il existe une corrélation directe entre le niveau moyen de prise en charge et l’âge des patients, les coûts de santé augmentant significativement avec l’âge.
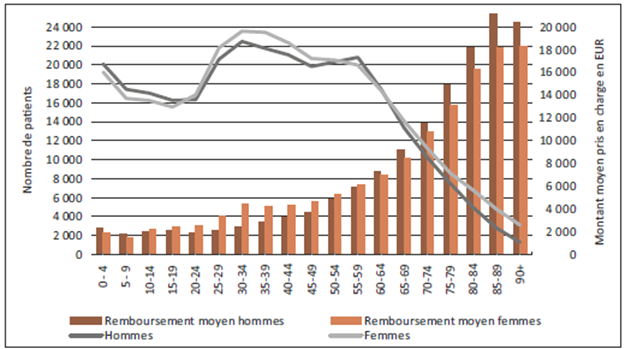
Sur le plan financier, l’assurance maladie-maternité présente déjà des signes de tension. Après plusieurs années de déficit, son solde reste négatif en 2024 (−25,8 millions d’euros avant prélèvement sur réserves), pour un résultat final de −60,4 millions d’euros, selon l’IGSS.
Cette dégradation s’explique avant tout par la dynamique des dépenses pour soins de santé. Depuis 2018, celles-ci progressent à un rythme soutenu, atteignant +8,9% en 2024, selon l’IGSS. Cette évolution se traduit par une érosion progressive des réserves : leur ratio rapporté aux dépenses courantes est ainsi passé de 25,4% en 2020 à 20,6% en 2024, se rapprochant doucement du seuil réglementaire minimal fixé à 10% par le Code de la sécurité sociale pour maintenir une réserve plancher. Ce seuil vise avant tout à garantir la continuité du système en cas de choc conjoncturel, en permettant d’absorber temporairement une hausse des dépenses ou une baisse des recettes sans ajustement immédiat des cotisations.
Qu’en est-il des recettes ? Le modèle de financement repose essentiellement sur les cotisations sociales, partagées entre employés et employeurs, tandis que la participation forfaitaire de l’État est fixée à 40% des cotisations. Dès lors, la soutenabilité du système repose sur un équilibre de plus en plus fragile, entre capacité contributive et intervention de l’État. Or, cet équilibre est directement mis à l’épreuve par le vieillissement démographique, qui alimente simultanément la hausse des dépenses et l’érosion de la base de cotisants. Autrement dit, la contrainte financière tend à se diffuser à l’ensemble du système : travailleurs, entreprises et budget de l’État seront, chacun à leur niveau, appelés à en supporter le poids.
En outre, le système de santé du Grand-Duché fait face à des fragilités qui dépassent la seule question de son financement. La densité médicale demeure inférieure à la moyenne européenne (environ 3 médecins pour 1.000 habitants, contre 4,2 dans l’Union européenne) avec de fortes disparités territoriales. Et si le nombre de praticiens a progressé de près de 50% entre 2015 et 2024, la profession n’échappe pas au vieillissement général : la part des médecins de plus de 60 ans est passée de 19,6% à 23,5% sur cette période. À moyen terme, cette tendance fait peser un risque sur l’offre de soins : selon les projections de l’OCDE, entre 59 et 69% des médecins pourraient partir à la retraite d’ici 2034, et devront être remplacés pour ne pas fragiliser l’accès aux soins.
Entre 2015 et 2024, la part des médecins de plus de 60 ans est passée de 19,6% à 23,5%.
Le Luxembourg demeure fortement dépendant de la main-d’œuvre étrangère pour faire fonctionner son système de santé : près de la moitié du personnel hospitalier est frontalier (48% en 2023, contre 44,9% en 2019). Or, cette dépendance intervient dans un contexte où la progression du nombre de travailleurs frontaliers ralentit, ce qui pourrait, à terme, accentuer les tensions sur l’offre de soins. À cette contrainte s’ajoute une dépendance aux capacités de formation de l’étranger, le Luxembourg ne disposant pas d’une faculté de médecine. Or, les pays voisins, eux-mêmes confrontés à des tensions similaires sur leurs systèmes de santé, développent des politiques visant à retenir les professionnels qu’ils forment. Le modèle luxembourgeois repose donc sur un équilibre de plus en plus fragile.
Quelles options pour préparer l’avenir ?
Face à ces tensions, plusieurs leviers se dessinent. Le premier concerne la gouvernance et l’organisation du système. Malgré un niveau de dépense par habitant parmi les plus élevés de l’UE, le Luxembourg reste marqué par une organisation encore fragmentée et largement centrée sur l’hôpital et les soins spécialisés. Autrement dit, une part importante des prises en charge se fait à l’hôpital, y compris pour des situations qui pourraient être traitées en dehors. Or, des gains d’efficacité existent : mieux organiser les priorités de dépenses et surtout développer davantage les soins réalisés sans hospitalisation via notamment les médecins généralistes (consultations, suivi de patients chroniques ou petits actes médicaux) permettrait de réduire la pression sur les hôpitaux et les coûts associés.
Un renforcement des investissements en nouvelles technologies comme l’intelligence artificielle, pourrait améliorer l’efficacité du système de santé, et contribuer à structurer un nouveau pôle de développement économique.
Le développement de l’innovation et de la recherche constitue également un levier encore insuffisamment exploité. Le Luxembourg se distingue par un niveau relativement faible de dépenses publiques en recherche de santé, et par une activité limitée en matière d’essais cliniques et de brevets dans les secteurs médicaux, pharmaceutique et biotechnologique. Un renforcement de ces investissements notamment en s’appuyant sur les nouvelles technologies comme l’intelligence artificielle, pourrait améliorer l’efficacité du système de santé, et contribuer à structurer un pôle de développement économique autour de la santé.
Si ces leviers peuvent contribuer à améliorer le fonctionnement du système, ils ne suffiront pas à résoudre la question de son financement. Celle-ci renvoie inévitablement à des arbitrages politiques : qui doit payer, et dans quelle proportion ? À défaut de réforme, les ajustements passeront par une hausse des cotisations, une pression accrue sur les finances publiques ou un renchérissement du coût du travail.







